パーキンソン病 脳にiPS移植、難病治療実用化へ一歩
京都大学の高橋淳教授らは9日、iPS細胞から育てた神経細胞をパーキンソン病患者の脳に移植する世界初の手術を実施したと発表した。医師主導による臨床試験(治験)で、安全性や有効性を確かめて保険適用を目指す。脳の病気は治療が難しいケースが多い。今回はiPS細胞を使う再生医療の中でも「本丸」の難病治療の実用化に一歩踏み込んだ形だ。
京大のパーキンソン病の治験1例目は、50代の男性患者に10月に実施した。あらかじめ備蓄していた他人のiPS細胞から神経細胞を作り、患者の頭蓋骨に穴を開けて、特殊な注射針で脳の左側に神経細胞を約240万個移植した。経過は良好で患者は手術前と同じように過ごしているという。
計画では計7人の患者に移植する。2年かけて経過を観察し、安全性と体の震えといった症状を軽減する効果などがあるか確かめる。移植した細胞ががん化する恐れもあるため慎重に進める。治験が順調に進めば、大日本住友製薬と協力し、2022年にも国に治療法として承認申請する予定だ。
パーキンソン病は手足などが震える神経の病気で、アルツハイマー病などと並んで、根治が難しい。厚生労働省の推計では、パーキンソン病の患者は国内に約16万人いる。
高齢化に伴い、認知症をはじめとする脳の病気の治療が重要になっている。脳などの中枢神経疾患は実験が難しくて研究しにくいことから創薬が進みにくい。その点で神経細胞そのものを移植する再生医療への期待は高まっている。
ただ、移植治療でどれだけの効果が出るのかはまだ分からない。例えば、今回の移植でも根治は難しい。運動障害を緩和して患者の生活の質(QOL)を高める効果などを狙っており、認知機能の低下などほかの症状への効果はあまり期待できない。
現在のパーキンソン病の治療は投薬が基本だが、使い続けると効果が薄れるなどの課題を抱える。移植と組み合わせれば、効果が持続できる可能性もある。高橋教授は「薬が必要ないくらい患者がよくなることがベストのシナリオだ。セカンドベストは薬を飲みながらでもよい状態になること」と期待する。
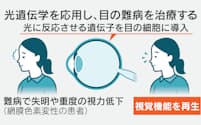
再生医療などへの期待から、山中伸弥京大教授によるiPS細胞開発以降、日本はその臨床応用に多額の研究資金を投じてきた。iPS細胞から作った細胞の移植第1号は、理化学研究所などが2014年に目の難病患者を対象に実施。治療の実施に向けた研究段階として手術した。今回は脳という特に重要な臓器まで対象が広がった。
iPS細胞を使う再生医療は臨床応用を目指す計画が相次ぐ。重症の心不全患者を対象にした大阪大学の臨床研究が5月に国に承認されたほか、京大の別のチームが進めるiPS細胞から血小板を作り難病患者に輸血する臨床研究も9月に国の部会で認められた。
企業も取り組みを加速している。富士フイルムは19年にも白血病などの治療で実施する骨髄移植で起こる重い合併症の患者を対象にした治験を始める計画だ。
関連企業・業界