iPSで広がる選択肢 パーキンソン病治験、京大が8月実施
京都大学の高橋淳教授らは30日、iPS細胞からつくった神経細胞を難病のパーキンソン病患者の脳に移植する医師主導の臨床試験(治験)を8月1日から始めると発表した。iPS細胞の医療応用で保険適用を見据えた治験は国内初で、2022年にも新しい治療法として国に承認を申請する。脳という複雑な臓器への挑戦はiPS細胞を使う再生医療の大きな試金石となる。

iPSの再生医療では、理化学研究所などが加齢黄斑変性という目の難病患者への移植を手がけ、大阪大学が重症の心不全患者への計画を進めている。慶応義塾大学も脊髄損傷の患者などを対象にした移植を学内の倫理委員会などに申請し、審査中だ。このほかにも、角膜の病気、血小板などで計画がある。
臨床研究の場合、実用化するにはいずれ治験が必要になる。治験は保険が適用される一般的な治療法を目指した最終段階で、実際の患者を対象に厳しい基準で実施される。iPS治療の実用化で京大グループは一歩先を行くことになる。高橋教授は記者会見で「積み上げてきた研究が審判を受ける。非常に厳粛な気持ちだ」と語った。
パーキンソン病は脳に異常なたんぱく質がたまって神経細胞が死ぬことで発症する。手足の震えや筋肉のこわばりなど運動機能のほか、精神や認知の機能に障害が出る。俳優のマイケル・J・フォックス氏らが闘病している。日本国内の患者は約16万人以上とされ、高齢化に伴って今後、増えると予想されている。
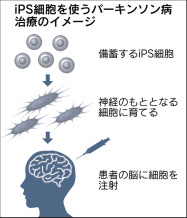
治験計画は学内の審査を経て、治験を監督する医薬品医療機器総合機構(PMDA)に届け出て認められた。京大が備蓄しているiPS細胞から神経細胞を作り、患者の頭蓋骨に穴を開けて500万の細胞を注射する。移植した細胞がドーパミンという神経伝達物質を出して症状を和らげる。7人を募集し、年内に1人目の移植を実施する。現場の医師が主体となって、安全性や効果を2年かけて確かめる計画だ。
医薬品医療機器等法にもとづく「条件付き期限付き承認」の取得を目指す。費用について、高橋教授は「将来は数百万円に抑えたい」と話した。
パーキンソン病は現在、ドーパミンを補う飲み薬を治療に使うが、10年以上たつと効果が薄れがちだ。神経細胞の移植と組み合わせれば、治療を長期間続けられるようになり、患者にとって新たな選択肢となりそうだ。
脳の病気は有効な治療法がないものが多い。根治はできなくても症状が改善すれば、様々な脳の病気への治療に道が開け、iPS医療の可能性がさらに広がる。
ただ、今回の治験は全ての症状を改善するわけではない。サルへの実験から運動障害は改善する可能性があるが、認知機能などへの効果は期待薄だ。細胞を移植してもパーキンソン病の原因物質の蓄積は続くため、病状の進行は完全には止まらない。さらに治療効果を高めるには、遺伝子治療など別の治療法と組み合わせる必要がある。